Главная страница / Справочник заболеваний
Лейкоплакия
Лейкоплакия — поражение слизистой оболочки, проявляющееся очаговым ороговением многослойного плоского эпителия. Цвет кератина ороговевшего эпителия обуславливает белый или сероватый цвет очагов лейкоплакии. Заболевание встречается на слизистой полости рта, дыхательных путей, моче-половых органов, в области анального отверстия. Лейкоплакия относится к предраковым заболеваниям и может подвергаться злокачественному перерождению. В связи с этим большое диагностическое значение имеет биопсия пораженных участков слизистой с последующим гистологическим и цитологическим исследованием полученного материала. При выявлении в ходе исследования клеточной атипии показано удаление пораженного лейкоплакией участка.
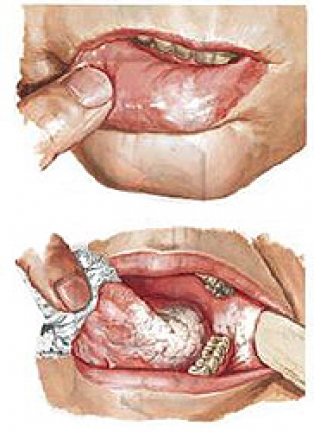
Лейкоплакия – это заболевание, которое поражает слизистые оболочки, вызывает ороговение покровного эпителия различной степени тяжести. Лейкоплакия поражает в основном слизистые оболочки щёк, особенно уголки рта, нижнюю губу, бывает и на спинке или боковой поверхности языка, альвеолярном отростке и в области дна полости рта. Поверхность покровного эпителия покрывается неравномерно ороговевшими чешуйками.
В группе риска находятся в основном люди в возрасте 30 лет. Данная болезнь начинает развиваться в области слизистых поверхностей, такие как язык, угол и дно рта, нижняя губа, щёки; во влагалище, на клиторе и вульве, в шейке матки, встречается, но реже, в области препуциального мешка и головки полового члена или в районе заднепроходного отверстия. Если лейкоплакия начинается на щеках и языке, то ороговение происходит вдоль линии соединения зубов. Лейкоплакия – это следствие курения и алкоголизма. Она провоцирует нехватку витаминов, и сопровождается это вялотекущим хроническим воспалением. Оказывает иммунное воздействие на хроническое раздражение слизистой поверхности. Лейкоплакия разделяется на разные формы.
Виды и симптомы лейкоплакии
Лейкоплакию разделяют на плоскую, эрозивную, веррукозную и лейкоплакию курильщиков.
1. Плоская лейкоплакия проявляется в виде резко ограниченного сплошного помутнения оболочки, иной раз напоминает плёнку, которую невозможно оторвать. Цвет поражения колеблется от бледно-серого до белого – в зависимости от интенсивности ороговения. Поверхность шершавая и сухая. Границы очага обычно зубчатые. В основании участков ороговения обычно уплотнений нет. В уголках рта по краям лейкоплакии может возникнуть небольшая гиперемия. В виде складочек лейкоплакия располагается на щеках, а в виде морщинистой плёнки серовато-белого цвета – на дне полости рта.
Плоская форма заболевания в основном не вызывает у пациентов особенных жалоб, только иногда появляется ощущение стягивания.
2. Веррукозная лейкоплакия проявляется в виде возвышающейся молочно-белой гладкой бляшки. Может также проявится в виде плотных, бугристых, серовато-белых, выдающихся на 2–3 мм бородавчатых разрастаний, очень часто на фоне плоской формы лейкоплакии.
3. Эрозивная лейкоплакия вызывает возникновение трещин и эрозии, способствует развитию и других форм заболевания. Образуется в очагах плоской либо веррукозной лейкоплакии различной формы и величины. Эта форма заболевания вызывает болевые ощущения.
4. Лейкоплакия курильщиков проявляется в виде сплошного ороговения твёрдого и прилегающих к нему участков мягкого нёба, обычно серовато-белого цвета. На фоне всего этого просматриваются красные точки, которые представляют собой зияющие устья выводных протоков слюнных желез. При наиболее выраженной форме в зоне ороговения формируются узелки, это придаёт болезни сходство с заболеванием Дарье на слизистой оболочке полости рта. Однако у лейкоплакии курильщиков на вершине узелка есть красная точка, и как только человек отказывается от курения, болезнь проходит.
Лейкоплакия является дискератозам, то есть нарушениям ороговения. Она развивается чаще у людей среднего и пожилого возраста. Так лейкоплакия шейки матки наиболее часто встречается у женщин в возрасте 40 лет. Она занимает 6% от всех заболеваний шейки матки. Лейкоплакия гортани составляет треть всех предраковых состояний гортани. По данным различных наблюдений трансформация лейкоплакии в рак происходит в 3-20% случаев. Однако выделяют случаи простой лейкоплакии, которая не сопровождается атипией клеток и не являются предраковыми состояниям, а относятся к фоновым процессам организма.
Причины возникновения лейкоплакии
Причины и механизм возникновения лейкоплакии до конца не выяснены. Большую роль в развитии заболевания отводят воздействию внешних провоцирующих факторов: механического, химического, термического и др. раздражения слизистых. Например, по наблюдению гинекологов треть женщин с лейкоплакией шейки матки имеют в анамнезе данные про проведение диатермокоагуляции. Это же подтверждают случаи лейкоплакии, связанные с профессиональными вредностями (воздействие на слизистые каменноугольной смолы, пека и др.).
Особенно опасно сочетанное влияние на слизистую сразу нескольких факторов. Так возникновение лейкоплакии слизистой рта часто обусловлено образующимся от разнородных металлических протезов гальваническим током и механической травматизацией слизистой этими протезами. У курильщиков обычно наблюдается лейкоплакия красной каймы губ. Она обусловлена воздействием на слизистую химических веществ табачного дыма и термического фактора (особенно регулярного прижигание губы, происходящего при полном выкуривании сигареты), а также хронического травмирования слизистой сигаретой или мундштуком трубки.
Причиной лейкоплакии могут быть хронические воспалительные и нейродистрофические изменения слизистой оболочки (например, при стоматите, гингивите, вагините, хроническом цистите и др.) Вероятно, определенную роль в развитии лейкоплакии имеют наследственные факторы, поскольку ее возникновение наблюдается у пациентов с врожденными дискератозами.
Не последнюю роль в развитии лейкоплакии играют и внутренние факторы, связанные с состоянием организма человека. Это недостаточность витамина А, гормональные отклонения, инволюционная перестройка слизистой половых органов, гастроэнтерологические заболевания, вызывающие снижение устойчивости слизистых оболочек к внешним раздражающим факторам.
Диагностика лейкоплакии
При локализации лейкоплакии в доступных осмотру местах (ротовая полость, головка полового члена, клитор) диагноз обычно не вызывает затруднений. Окончательный диагноз устанавливается на основании цитологии и гистологического изучения материала, полученного во время биопсии участка измененной слизистой оболочки.
Цитологическое исследование является обязательным в диагностике лейкоплакии. Оно позволяет выявить характерную для предраковых заболеваний клеточную атипию. В ходе цитологического исследования мазков с пораженного участка слизистой обнаруживают большое количество клеток многослойного эпителия с признаками ороговения. Однако в мазок обычно не попадают клетки из ниже расположенных слоев слизистой, где могут располагаться атипичные клетки. Поэтому при лейкоплакии важно проведение цитологического исследования не мазка, а биопсийного материала.
При гистологии биопсийного материала выявляется ороговевающий эпителий, не имеющий поверхностного функционального слоя, так как верхние слои эпителия находятся в состоянии паракератоза или гиперкератоза. Может быть обнаружена различная степень атипии базальных клеток и базально-клеточная гиперактивность, свидетельствующие о возможности злокачественной трансформации образования. Выраженная атипия является показанием для консультации у онколога.
Лейкоплакия шейки матки диагностируется гинекологом при осмотре в зеркалах и в ходе кольпоскопии. Проведение Шиллер теста выявляет участки слизистой, не подверженные окрашиванию йодом. При подозрении на лейкоплакию шейки матки проводят не только биопсию подозрительных участков, но и выскабливание цервикального канала. Цель такого исследования — исключение предраковых и раковых изменений эндоцервикса.
При подозрении на лейкоплакию гортани проводят ларингоскопию, выявляющую участки белого плотно спаянного с подлежащими тканями налета. Исследование дополняют биопсией. Диагностику лейкоплакии уретры или мочевого пузыря осуществляют при помощи уретро- и цистоскопии с биопсией пораженного участка.
Дифференцировать лейкоплакию необходимо от кандидозного поражения слизистой, красного плоского лишая, проявлений вторичного сифилиса, болезни Боуэна, ороговевающего плоскоклеточного рака кожи, болезни Кейра.
Лечение лейкоплакии
Лейкоплакия любой формы и локализации требует комплексного лечения. Оно заключается в устранении факторов, спровоцировавших развитие лейкоплакии, и сопутствующих нарушений. Сюда относится: освобождение полости рта от металлических протезов, отказ от курения, устранение гиповитаминоза А, терапия патологии желудочно-кишечного тракта, лечение эндокринных и соматических заболеваний, а также инфекционных и воспалительных процессов.
Простая лейкоплакия без клеточной атипии часто не требует радикальных лечебных мероприятий. Но такие пациенты должны наблюдаться и периодически проходить обследование. Выявление в ходе гистологического исследования базально-клеточной гиперактивности и клеточной атипии является показанием для удаления очага лейкоплакии в ближайшее время.
Удаление пораженных участков слизистой может проводиться при помощи лазера или радиоволнового метода, путем диатермокоагуляции и электроэкзиции (иссечение электроножом). Нежелательно применение криодеструкции, поскольку после воздействия жидкого азота на слизистой остаются грубые рубцы. В отдельных случаях требуется хирургическое иссечение не только слизистой, но и участка пораженного органа (уретры, влагалища, мочевого пузыря), что влечет за собой проведение реконструктивно-пластической операции. Признаки злокачественной транформации лейкоплакии являются показанием для радикальных операций с последующей рентгентерапией.
Локализация лейкоплакии на слизистой гортани требует проведения микроларингохирургической операции. Коагуляция пораженных участков слизистой мочевого пузыря возможна в ходе цистоскопии. В лечении лейкоплакии мочевого пузыря успешно применяют введение в мочевой пузырь озонированного масла или жидкости, а также газообразного озона. Однако в случае упорного течения заболевания требуется резекция мочевого пузыря.
Своевременное и адекватное лечение лейкоплакии дает положительный результат. Однако нельзя исключить возникновение рецидивов заболевания. Поэтому в дальнейшем пациенту необходимо наблюдение. С осторожностью следует относиться к народным методам лечения и тепловым процедурам. Они могут способствовать злокачественной трансформации лейкоплакии и усугубить течение заболевания.
Очаговая лейкоплакия шейки матки – это не самостоятельное заболевание, а, по сути, симптом.
Под лейкоплакией (термин переводится как «белая бляшка») подразумевается очаговое изменение участка слизистой оболочки. В норме слизистая шейки матки имеет розовую окраску, а при развитии лейкоплакии небольшие ее области приобретают более светлый (белесый) оттенок. Достаточно часто такое патологическое изменение внешнего вида тканей является признаком развития одного из гинекологических заболеваний.
Непосредственной причиной лейкоплакии шейки матки (ЛШМ) является нарушение процесса ороговения поверхностного эпителиального слоя слизистой, при котором происходит его утолщение.
Для установления истинной причины характерного изменения требуется проведение ряда анализов.
ФОРМЫ ЛЕЙКОПЛАКИИ
Выделяют две основные формы лейкоплакии шейки матки:
- простую;
- чешуйчатую.
При простой форме утолщение эпителия сравнительно небольшое, поэтому патологически измененный участок находится на одном уровне с окружающей здоровой слизистой оболочкой. Чешуйчатая форма характеризуется значительным утолщением и огрубением поверхностного слоя, который при этом возвышается над поверхностью шейки.
ПОЧЕМУ РАЗВИВАЕТСЯ ЛЕЙКОПЛАКИЯ ШЕЙКИ?
Точный механизм «запуска» патологического процесса пока не ясен.
К числу основных причин появления очаговой лейкоплакии матки относятся заболевания инфекционно-воспалительного генеза, а также повреждения слизистой шейки (в стадии заживления).
Обратите внимание: локальные повреждения часто являются следствием врачебных манипуляций, к которым в частности относятся гистероскопия, искусственное прерывание беременности (аборт) и выскабливание матки.
Нередко изменения проявляются на фоне дисфункции органов женской репродуктивной системы (яичников) и значительном ослаблении иммунитета. В клинической практике достаточно часто встречаются случаи развития лейкоплакии вследствие различных эндокринных нарушений, в частности – нарушений функциональной активности надпочечников и щитовидной железы.
Важно: в числе возможных причин появления лейкоплакии шейки также называют раннее начало половой жизни и частую смену партнеров.
Лейкоплакия может отмечаться на фоне следующих хронических гинекологических заболеваний:
- вульвовагинит;
- эндометрит (воспаление внутреннего слоя слизистой стенки матки);
- сальпингоофорит (воспаление придатков – маточных труб и яичников).
Инфекции, которые могут стать причиной лейкоплакии:
- вагинальный кандидоз (молочница);
- гонорея;
- уреаплазмоз;
- трихомониаз;
- микоплазмоз;
- хламидиоз.
Обратите внимание: в отдельных случаях бледные пятна, имеющие внешнее сходство с ЛШМ, являются вариантом нормы, т. е. являются индивидуальной особенностью конкретной пациентки.
Иногда патология является одним из симптомов дисплазии или злокачественных новообразований шейки матки.
Не исключено развитие лейкоплакии на фоне вагинального дисбактериоза, а также вследствие применение местных средств для лечения поражений шейки матки (интравагинального введения тампонов с маслами и мазями). По статистике каждая третья пациентка, у которой диагностирована ЛШМ, ранее проходила курс терапии по поводу псевдоэрозии шейки.
В группу риска входят женщины репродуктивного возраста с нарушениям менструального цикла, а также пациентки с псевдоэрозиями шейки и гинекологическими заболеваниями воспалительного генеза в анамнезе.
КЛИНИЧЕСКИЕ ПРОЯВЛЕНИЯ ЛЕЙКОПЛАКИИ
В большинстве случаев лейкоплакия шейки не сопровождается никакими симптомами, а локальное изменение окраски участков слизистой случайно обнаруживается в ходе проведения планового гинекологического осмотра.
Если патология сопровождает гинекологические заболевания инфекционного генеза, то могут иметь место следующие симптомы:
- наличие выделений из влагалища;
- вагинальный зуд;
- болезненные ощущения во время полового акта;
- кровянистые выделения после полового акта.
ДОПОЛНИТЕЛЬНЫЕ АНАЛИЗЫ
Для установления причины появления лейкоплакии матки необходимо проведение кольпоскопии, предполагающей осмотр шейки, а также влагалища и его преддверия под увеличением посредством специального оптического прибора.
Показана также биопсия; исследование взятого образца тканей слизистой оболочки позволяет установить, имеется ли дисплазия и есть ли вероятность развития онкологии. Аналогичные цели преследует изучение мазков «на онкоцитологию». В них могут выявляться атипичные клетки, характерных для опухолевого процесса.
Пациентке назначаются анализы с целью установления наличия или отсутствия бактериальной инфекции, а также выявления конкретного возбудителя.
ЛЕЧЕНИЕ ЛЕЙКОПЛАКИИ ШЕЙКИ МАТКИ
Адекватное лечение может быть назначено только после точного установления диагноза, так как ЛШМ является всего лишь одним из проявлений основного заболевания.
При выявлении того или иного инфекционного агента показана антибактериальная терапия (назначение антибиотиков для приема внутрь или местно).
Для устранения лейкоплакии широко применяются следующие методы:
- лазерная коагуляция;
- радиоволновая коагуляция;
- криодеструкция (замораживание измененных участков жидким азотом);
Важно: если не принять адекватных мер по устранению лейкоплакии, она может рецидивировать, а также осложнять течение основного заболевания. Не исключено дальнейшее изменение поверхностного эпителия, приводящее к дисплазии с последующим озлокачествлением.
Меры по профилактике
Для своевременного выявления патологических изменений всем женщинам настоятельно рекомендуется проходить осмотр у гинеколога не реже 1 раза в 6 месяцев.
В репродуктивном возрасте необходимо также принимать меры по устранению нарушений менструального цикла. Любые заболевания инфекционно-воспалительного генеза требуют своевременной и адекватной терапии.